AFOP是一种新的、独立的急性/亚急性肺损伤病理类型,与多种病因相关,且有相似的临床影像学及病理学特点。AFOP临床诊断较为困难,且易与多种肺部疾病相混淆,须与肺部感染、肿瘤、COP、EP、ARDS等进行鉴别。临床诊治还应结合临床影像学及组织病理学检查综合判断。
AFOP概述
急性纤维素性机化性肺炎(acute fibrinous and organizing pneumonia,AFOP)是一种少见病变,急性或亚急性起病,不同于目前已知的任何一类间质性肺炎,其主要病理表现为肺泡内纤维蛋白球以及机化的疏松结缔组织。目前全球关于AFOP的报道不多,以个案报道和回顾性分析为主。
2002年,Beasley等报道了一组17例急性/亚急性患者开胸肺活检或尸检,病理分析发现一种新的急性弥漫性肺损伤类型,其特征为肺腔内纤维蛋白球(intra-alveolar fibrin ball)形成,肺泡管和细支气管内可见隐源性机化性肺炎(COP)时出现的疏松结缔组织,而非弥漫性肺泡损伤(DAD)时的典型的肺泡内透明膜形成。这些特征不同于既往的DAD、COP以及嗜酸性粒细胞性肺炎(EP),故Beasley将近命名为「acute fibrinous and organizing pneumonia(AFOP)」。AFOP呈急性或亚急性疾病,可以无任何原因,也可以与细菌感染、结缔组织病、职业暴露和药物不良反应、化学因素、肿瘤等相关。主要临床表现为呼吸困难,可伴有发热、咳嗽、咯血、胸痛等,影像学主要表现为双肺弥漫、斑片状分布的实变影。
AFOP的病理特征
下图:1为肺泡内纤维蛋白以「纤维蛋白球」的形式存在,未形成透明膜;2为肺泡内纤维蛋白和斑片状组织性肺炎;3为弥漫性累及的急性纤维性和组织性肺炎;4为有组织性肺炎,肺泡纤维蛋白周围有成纤维组织。

我国第一例AFOP是在2009年由北京世纪坛医院呼吸科报道,该患者为男性,73岁,因发热、咳嗽、气短3 d入院。常规抗感染治疗无效,经皮肺穿刺病理诊断为AFOP。经甲强龙80 mg/d治疗,3 d后改为40 mg,5 d后口服24 mg。1月后病灶完全吸收。
下图:1为2009年12月21日患者因急性加重入院时胸部CT,病变呈广泛结节及斑片影,箭头示活检部位;2为肺泡腔内可见纤维母细胞息肉状增生及纤维素样红染物(箭头示)HE低倍放大;3为肺泡腔内可见纤维母细胞息肉状增生及纤维素样红染物(箭头示)HE中倍放大;4为2009年12月30日患者出院前胸部CT示,结节渗出减少,病变明显好转。
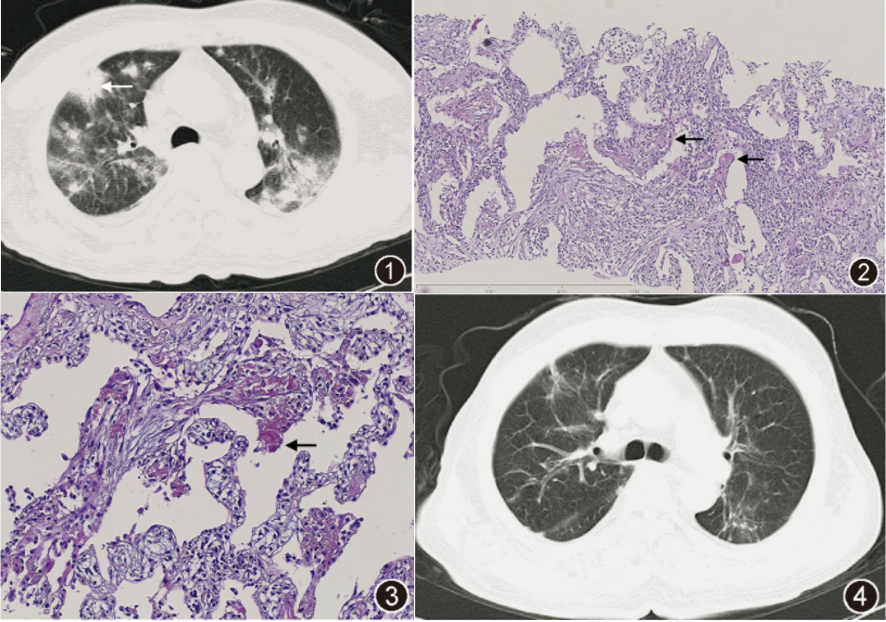
图片来源:中华结核和呼吸杂志,2010,33(12):892-895.
AFOP的致病因素
AFOP可以是特发性,也可以是继发性。
- 感染:文献报道引起AFOP的感染病原体有流感嗜血杆菌、不动杆菌、SARS、COVID-19和呼吸道合胞病毒。
- 血液系统疾病:淋巴瘤、造血干细胞移植后。
- 自身免疫性疾病:干燥综合征、成人still’s、皮肌炎、SLE等。
- 药物:引起AFOP的药物有胺碘酮、阿巴卡韦、白消安和脱氧氮胞苷、依维莫司等。
AFOP的临床表现
AFOP在各年龄段均可发病,主要集中于50~70岁,男性发病率略高于女性。临床表现主要为咳嗽、气短、发热、咯血和全身症状,少见情况下表现为胸腔积液,罕见气胸。Beasley等报道从症状发作到确诊需要19 d;Gomes等报道确诊时间约43.9 d。
实验室检查可有白细胞计数、C反应蛋白增高,血气分析主要表现为低氧血症。肺功能检查的特点主要表现为限制性通气功能障碍及弥散量减低。
AFOP的病程及转归
AFOP临床转归与起病方式直接相关,病死率与DAD相似(>50%)。一般将AFOP分为两类。
①急性爆发型AFOP:类似于急性呼吸窘迫综合征(ARDS);②亚急性AFOP:类似于COP。
急性爆发型AFOP患者多迅速发展至呼吸衰竭和多脏器功能障碍,从发病到死亡约29 d,大多需要机械通气辅助治疗,病死率高;亚急性AFOP患者的病程较长,与COP相似,可持续2个月以上,临床上应用糖皮质激素治疗大多有效,多可治愈,很少需要机械通气。
AFOP的影像学表现
实变型:部分有磨玻璃样改变,但大多数有肺实变。
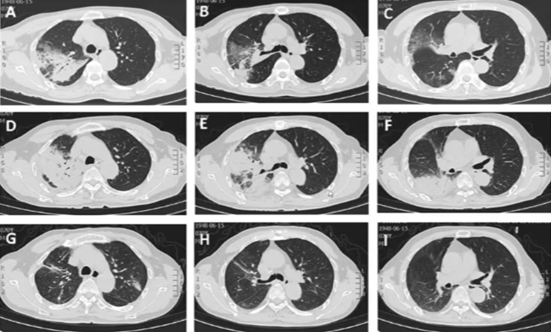
图片来源:BMC Pulm Med, 2019, 19(1):141.
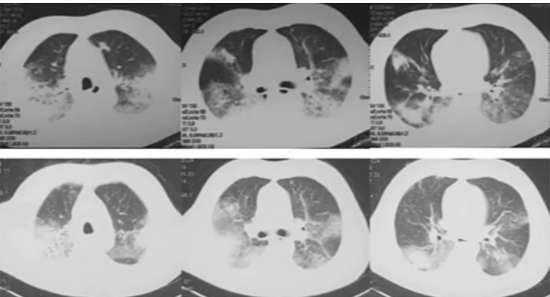
图片来源:BMC Pulm Med, 2020, 20:98.
结节型:双肺多发结节。
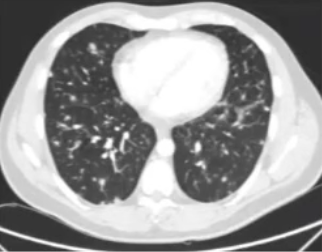
图片来源:JRSM Open, 2020, 11(4):0954406220913584.
磨玻璃型:双肺磨玻璃样改变。
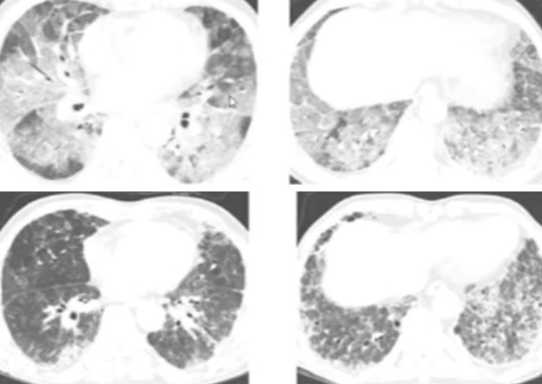
图片来源:Radiol Case Rep, 2018, 13(4):867-870.
AFOP的组织病理学表现
AFOP的组织病理学表现为镜下肺泡腔内可见大量纤维素性渗出物,其典型特点主要为:
①肺泡腔内可见明显的广泛分布的「均质嗜酸性纤维素球」样物质;
②与OP改变相似,AFOP的纤维素球中几乎均有不同程度的OP表现;
③肺泡腔内纤维蛋白分布不均匀,约50%的肺泡腔受累,未形成透明膜,嗜酸性粒细胞及巨噬细胞无明显聚集表现,无肉芽肿性炎症形成,无明显成纤维细胞活动。
AFOP的次要特点为肺泡间隔可见增宽,伴Ⅱ型肺泡上皮细胞增生。急、慢性炎症细胞浸润可见于受累肺泡的肺泡间隔内,且病灶之间的肺组织基本正常。
需完全排除COPD、DAD及EP等多种急性肺损伤病变后,才能确诊AFOP。
AFOP的诊断
目前国内外对AFOP暂无统一的诊断标准,确诊一般根据咳嗽、胸闷、气短、发热及胸痛等临床特点,以及类似COP或者DAD的特征性胸部CT影像学表现,最终确诊主要依赖于特征性的病理改变。
AFOP的治疗
针对AFOP目前国内外尚无统一的标准治疗方案。糖皮质激素是其主要的治疗药物,但其剂量和疗程尚未统一确定。通常是泼尼松1 mg/(kg·d)或50 mg/d[Goncalves JR, et al. BMJ Case Rep, 2017.] 目前,糖皮质激素的首次冲击剂量最大可达到1000 mg/d[J Pediatr, 2005, 146:289-292]。治疗疗程根据病因临床表现、胸部CT、影像学变化及病程等各有不同,但在减量过程中可能复发或者恶化,恢复高剂量时仍然有效。
其他有效的药物和治疗措施包括霉酚酸酯、环磷酰胺及米硫唑嘌呤、免疫球蛋白、肿瘤坏死因子抑制剂、机械通气、体外生命支持技术、肺局部手术切除及肺移植等。去除病因如抗肿瘤治疗。
小结
AFOP是一种新的、独立的急性/亚急性肺损伤病理类型,与多种病因相关,且有相似的临床影像学及病理学特点。AFOP临床诊断较为困难,且易与多种肺部疾病相混淆,须与肺部感染、肿瘤、COP、EP、ARDS等进行鉴别。临床诊治不可单独依据组织病理学特点,还应结合临床影像学及组织病理学检查综合判断,并且需要长期随访观察,以减少误诊和漏诊的可能。主要的治疗方案包括糖皮质激素、免疫抑制剂、机械通气、体外生命支持技术、肺局部手术切除及肺移植等。
作者介绍

魏树全
广州市第一人民医院(华南理工大学附属第二医院);医学博士,主任医师、教授,华南理工大学硕士研究生导师;广州市第一人民医院呼吸与危重症医学科副主任、党支部书记;美国哈佛医学院访问学者;广东省医疗行业协会呼吸分会副主任委员;广州市医学会呼吸病学分会副主任委员;广州市医学会结核病学分会副主任委员;广东省医学会呼吸病学分会委员;广东省医学会慢阻肺联盟&学组秘书;广东省医师协会呼吸医师分会委员;广东省预防医学会呼吸病预防与控制专业委员会常委;广州市医师协会呼吸医师分会常委;世界内镜协会呼吸内镜协会委员;中国医药教育协会呼吸病康复专业委员会委员;中国呼吸肿瘤协作组青年委员会委员;Thorax中文版青年编委;第五届「羊城好医生」。
本文转载自订阅号「重症肺言」
原链接戳:急性纤维素性机化性肺炎的诊治进展


